MENU


糖尿病・血糖トレンドに関するQ&A
血糖トレンドについて
Q血糖トレンドを測定していますが、活用の仕方がわかりません。
Q食後の血糖値が急上昇する「血糖値スパイク」が危ないと聞きます。血糖値スパイクを起こさないようにするための対策を教えてください。
Q睡眠中に低血糖を起こす「夜間低血糖」を防ぐ方法を教えてください。
Q血糖トレンドについて、自身で試したいと思った際に、主治医にはどのように相談すれば良いでしょうか。
Q血糖トレンドで測定しているグルコース値と、血液で測る血糖値に乖離がありますが、どのように考えればいいのでしょうか。
QNEW冬場は血糖コントロールが悪化しやすいと聞きましたが、それはなぜでしょうか?
QNEW血糖トレンドを活用してコントロールを頑張っていますが、日々の変動を見るのが、ストレスに感じられることもあります。長続きさせるコツはありますか?
QNEWライフスタイルが大きく変わり、新しい生活環境の中で、血糖測定のタイミングがわかりません。いつどこで血糖測定すると良いでしょうか?
QNEWSMBG※でも血糖トレンドをみることはできるのでしょうか?
QNEW食後の高血糖が心配です。測定器が手元にないときは、どのように対処すればいいですか?
QNEWCGM※の管理目標値は、いくつからいくつの間に設定するのがよいのでしょうか?
QNEW朝方の血糖値が自然に上昇する「暁現象」や、夜間低血糖の反動で朝の血糖値が上昇する「ソモジー効果」には、どのように対処すればいいでしょうか?
血糖トレンドと食事について
Q血糖値を上げないようにするには、糖質量に気をつけるだけでいいのでしょうか?
Q外食が多いのですが、血糖コントロールのために特に気をつけるといいことを教えてください。
QNEW個々の食事に対して血糖トレンドをどのように活用するといいですか?
QNEW糖尿病患者は、糖質量を1日どのくらいにすればいいのでしょうか?
QNEW糖質制限のために夕食時ごはんを食べないようにしていますが、かえって血糖を上げることになるのでしょうか?
血糖トレンドと運動について
Q生活習慣の改善として運動をした方がいいと思うのですが、1日の中でいつ行うのがいいでしょうか?また、どのような運動がいいのでしょうか。
Q運動を始めましたが、運動時の低血糖予防で、かえって高血糖になってしまいます。どうしたらいいでしょうか。
新型コロナウイルス感染症と糖尿病について
Qなぜ、糖尿病があると、新型コロナウイルス感染症が重症化しやすいのでしょうか?
Q血糖管理が安定していれば、重症化のリスクは低いと聞きましたが、安定しているという目安は何でしょうか?
Q新型コロナウイルス感染症対策として、血糖管理を安定させるには具体的に何に気をつければいいでしょうか。
血糖トレンドについて
 血糖トレンドを測定していますが、活用の仕方がわかりません。
血糖トレンドを測定していますが、活用の仕方がわかりません。
まずは、食事内容と食後の血糖の上昇度合いに関係が無いか、食事毎に違いが無いか見てみましょう。ある食事だと上がりにくく、一方、とても上昇しやすい食事があることも見えてくると思います。インスリンを使用している方であれば、主治医と相談の元、上がりやすい食事の時は少し単位数をふやしたり、少し早めに注射したりすれば、血糖の上昇が緩やかになることが実感できると思います。また、食後の運動も効果的です。食後に運動したとき、しないときで、どのぐらい変化(血糖の低下)があるのかを見てみましょう。
以上は、あくまでも一つの例をお示ししただけですが、血糖トレンドは日々どうなっているか、改善した方が良いトレンドがある場合は、何をすれば、そのトレンドが改善するか、試行錯誤していただくことを日々くり返していただくことが、血糖トレンドの活用法だと思います。以上を参考にされて、ご自身の血糖トレンド活用法を見つけてみてください。(西村理明 医師)
 食後の血糖値が急上昇する「血糖値スパイク」が危ないと聞きます。血糖値スパイクを起こさないようにするための対策を教えてください。
食後の血糖値が急上昇する「血糖値スパイク」が危ないと聞きます。血糖値スパイクを起こさないようにするための対策を教えてください。
血糖値スパイクは食後の血糖値の急上昇と、急下降を指します。もともと膵臓からのインスリン分泌能力が人種的に弱い日本人は、欧米人に比較して、血糖値スパイクを起こしやすいと考えられています。この血糖値スパイクは心血管イベント(心筋梗塞や脳卒中などの心臓や脳の血管に起こる病気)の原因となる動脈硬化と密接な関係が指摘されており、積極的な対策が求められています。血糖値スパイクを起こさないようにするには、早食いを避けるだけでなく、糖質ばかりの食事のメニューを避け、血糖値を上げにくい食物繊維やタンパク質を含むメニューの工夫などが役立ちます。また、食後の運動も大切です。(豊田雅夫 医師)
 睡眠中に低血糖を起こす「夜間低血糖」を防ぐ方法を教えてください。
睡眠中に低血糖を起こす「夜間低血糖」を防ぐ方法を教えてください。
睡眠中の低血糖は自覚症状が現れにくく、時に重篤な状態になってしまうこともあり、注意が必要です。血糖自己測定をしている方では、朝食前血糖のばらつきや朝食後に急峻な血糖上昇を認める場合、夜間低血糖があるかもしれません。また、24時間連続でグルコース値を測定する技術により血糖トレンドを「見える化」出来る場合には、夜間低血糖の有無を正確に評価することが出来ます。
夜間低血糖の原因としては、インスリンの量が多い場合やアルコールの過剰摂取に加えて、日中の運動量が多かった時に夜間になってから低血糖を起こすこともあり(遅発性低血糖)、注意が必要です。主治医の先生と相談しながら、原因に応じて夜間低血糖を防ぐ手立てを考えていきましょう。(利根淳仁 医師)
 血糖トレンドについて、自身で試したいと思った際に、主治医にはどのように相談すれば良いでしょうか。
血糖トレンドについて、自身で試したいと思った際に、主治医にはどのように相談すれば良いでしょうか。
糖尿病の専門医であれば、血糖トレンドを測定してみたいと言えば分かってもらえると思います。まずは主治医に遠慮なく相談してみてください。ただし、血糖トレンドを線としてみるための機械が、そのクリニックや病院で使えるかどうかはまちまちです。血糖値を点でみる測定方法(自己血糖測定:SMBG)でも、タイミングをずらして測っていると、だいたいのトレンドは把握できるようになります。(西村理明 医師)
 血糖トレンドで測定しているグルコース値と、血液で測る血糖値に乖離がありますが、どのように考えればいいのでしょうか。
血糖トレンドで測定しているグルコース値と、血液で測る血糖値に乖離がありますが、どのように考えればいいのでしょうか。
指先に針を穿刺して測定する血糖値は、指先の毛細血管を流れる血液を直接測定するため、血液中のグルコース値を反映しています。一方で、血糖トレンドで測定しているグルコース値は、皮下の間質液中のグルコースの濃度を測定しています。グルコースは血液の中から、毛細血管を通過して間質液へ移動した後、細胞に入るため、炭水化物が消化されグルコースが血液中に入って血糖値が上がっても、まだ間質液には移動しておらず、間質液中では遅れて上昇を始めます。その結果、血糖値と間質液中のグルコース値には乖離が生ずることとなります。同様に、血糖が下降するときもタイムラグが生じます。(豊田雅夫 医師)
 冬場は血糖コントロールが悪化しやすいと聞きましたが、それはなぜでしょうか?
冬場は血糖コントロールが悪化しやすいと聞きましたが、それはなぜでしょうか?
原因はひとつではなく、人によっても様々です。年末年始は忘年会シーズンなどで季節的に食事が乱れやすいことや、寒くて運動がちょっとおっくうになる、寒さで体の代謝が落ちる、農業をされている方は冬になると家にいる期間が長くなる、などの要因が考えられます。(利根淳仁 医師)
 血糖トレンドを活用してコントロールを頑張っていますが、日々の変動を見るのが、ストレスに感じられることもあります。長続きさせるコツはありますか?
血糖トレンドを活用してコントロールを頑張っていますが、日々の変動を見るのが、ストレスに感じられることもあります。長続きさせるコツはありますか?
私は2型糖尿病で、強化インスリン療法でSMBG※とFGM※を交互に利用していますが、SMBGだけで過ごすときは、血糖測定は1日1回だけという日もあります。測らないことがいいことでは決してありませんが、血糖値に振り回されすぎないことが大切だと思います。楽しく生活するために測っているのだという気持ちの切り替えが重要なのではないでしょうか。(國枝加誉 管理栄養士・2型糖尿病患者) 数字を追いかけ続けてしまうと、とても大変なので、自分の感覚と照らし合わせるために使うような感じで、時には、自分の予測とのズレはどんな感じかなというゲーム感覚で測ってみてはどうでしょうか。もし、災害などで測定機器が電池切れになったときには、自分の感覚でコントロールすることが必要にもなります。今日は測定するのを少し減らして、自分の感覚でやってみようという日があってもいいと思います。(大村詠一 元エアロビック競技日本代表・1型糖尿病患者) 血糖トレンドは血糖の動きを見えるようにするものですが、見えすぎてしまうことがストレスになることもあるというのは、よく理解できます。例えば勉強やスポーツを続けるコツと同じようなもので、うまくつきあっていくことが大切です。見ることがストレスになる場合、見ないというのもありです。ただ完全に無視してしまうのではなくて、頭の片隅にちょっと置いておくという風にしてみてください。(西村理明 医師)
 ライフスタイルが大きく変わり、新しい生活環境の中で、血糖測定のタイミングがわかりません。いつどこで血糖測定すると良いでしょうか?
ライフスタイルが大きく変わり、新しい生活環境の中で、血糖測定のタイミングがわかりません。いつどこで血糖測定すると良いでしょうか?
私の場合は、自分が予測しにくいとき、例えば運動量がいつもと違うときなどに測定するようにしています。また、仕事で徹夜気味の時など、自分の感覚と合わない時や不安な時は、数字を見ることで安心できますので、心配があるときには測るようにしています。(大村詠一 元エアロビック競技日本代表・1型糖尿病患者) 仕事の時には、自分のパフォーマンスを低下させたくないので、極端な低血糖や高血糖を防ぐために測定するようにしています。生活に変化があったということなので、どう変わったのかも含めて医師や看護師と相談してみるといいのではないでしょうか。(國枝加誉 管理栄養士・2型糖尿病患者) 患者さんが測定してみようと思うタイミングであれば、どれも正解だと思います。言い換えると、管理栄養士や主治医と相談しながら、測定のタイミングを自分で考えて治療を組み立てていくと、これを試したらどういう結果になるか、工夫した結果を確かめたくなります。むしろ測定が楽しみになるくらいになるといいですね。(豊田雅夫 医師)
 SMBG※でも血糖トレンドをみることはできるのでしょうか?
SMBG※でも血糖トレンドをみることはできるのでしょうか?
血糖トレンドは血糖の動きを線で見るものですが、SMBG※の値の動きを頭の中で組み立てることも、立派にトレンドを読んでいるといえると思います。SMBG※では点と点の間を予測することになりますが、実際に測定値を線に繋げたものが、CGM※で見られるトレンドのグラフになります。SMBG※でも工夫しながらトレンドを予測することはできます。(利根淳仁 医師) 私はSMBG※でできる「0123運動」というのを提唱しているのですが、これは例えば食事の前(0)、食べてから1時間後、2時間後、3時間後に血糖値を測ってみるというものです。ある週末に朝ご飯の時に0123で測定したら、次の週末は昼ご飯の時、その次は夜ご飯の時などに測ってみて、自分でどんな風な血糖の波になっているんだろうというのを目に浮かべてみていただければと思います。もし、自分の想像した血糖の動きとずれている箇所があれば、そこを重点的に測るようにしてみてください。運動後や食べたことがないものを食べるときなどに、ゲーム感覚で0123を行い、予想と異なる部分があれば食べ方を考えるなど、うまく工夫しながらトレンドをなだらかな波にしていきましょう。(西村理明 医師)
 食後の高血糖が心配です。測定器が手元にないときは、どのように対処すればいいですか?
食後の高血糖が心配です。測定器が手元にないときは、どのように対処すればいいですか?
測定器が手元にない場合、これまでの経験から推測することになるかと思います。食前の状態や直近の血糖値、運動量、食べたものがどのような内容だったかなどの情報から、組み合わせて予想していくことになりますので、日ごろから自分の普段のトレンドの動き方を把握しておくことが大切です。(利根淳仁 医師)
 CGM※の管理目標値は、いくつからいくつの間に設定するのがよいのでしょうか?
CGM※の管理目標値は、いくつからいくつの間に設定するのがよいのでしょうか?
管理目標値ですが、70-180mg/dl にするのが世界標準です。(西村理明 医師)
 朝方の血糖値が自然に上昇する「暁現象」や、夜間低血糖の反動で朝の血糖値が上昇する「ソモジー効果」には、どのように対処すればいいでしょうか?
朝方の血糖値が自然に上昇する「暁現象」や、夜間低血糖の反動で朝の血糖値が上昇する「ソモジー効果」には、どのように対処すればいいでしょうか?
成長ホルモンやコルチゾールなどのインスリン拮抗ホルモン(血糖値を上昇させるホルモン)の影響で明け方、午前3時頃から血糖上昇を来すのが「暁現象」です。この「暁現象」に対しては、インスリンポンプで患者さんそれぞれの血糖変動の傾向に合わせた基礎インスリン注入パターンを予め設定しておくことにより対処可能な場合があります。ペン型インスリン注射の場合は、基本的には暁現象を抑えることはできません。朝の超速効型インスリンを少し早めに注射するなどの工夫をしているケースもありますので、主治医の先生とよくご相談ください。
「ソモジー効果」への対策として一番大切なのは、夜間の低血糖を回避することです。夜間就寝中に低血糖を来す原因として、持効型インスリンの量が多い場合や夜に注射した超速効型インスリンが必要量より多かった場合に加えて、日中の運動や飲酒が影響することもあります。「ソモジー効果」が疑われる場合は、まず夜間の低血糖の原因は何か、主治医の先生と相談しながら考えてみましょう。(利根淳仁 医師)
血糖トレンドと食事について
 血糖値を上げないようにするには、糖質量に気をつけるだけでいいのでしょうか?
血糖値を上げないようにするには、糖質量に気をつけるだけでいいのでしょうか?-
 炭水化物(糖質)は確かに食後30分~2時間の血糖上昇には大きく関与しますが、たんぱく質や脂質による血糖上昇はそれよりも遅れて現れるため、糖質の種類と量だけでなく、他の栄養素や食べ方にも気をつけることが重要です。日々必要なエネルギーを産み出す栄養素(糖質、たんぱく質、脂質)のバランスにも配慮しながら、より良い血糖トレンドを目指しましょう。(利根淳仁 医師) 確かに糖質を必要以上に摂ったり、砂糖やブドウ糖が多いと血糖値を上げやすくなりますが、穏やかな血糖変動を実現するためには、食品やメニューの組み合わせ・食べ方を工夫して小腸での糖の吸収をいかにゆっくりにするかが重要です。ポイントは、消化吸収を穏やかにする食物繊維をたっぷり、たんぱく質・脂質を適度に摂ること、ゆっくりよく噛んで食べること、繊維を増やした主食を毎食適量摂ることなどです。(國枝加誉 管理栄養士・2型糖尿病患者)
炭水化物(糖質)は確かに食後30分~2時間の血糖上昇には大きく関与しますが、たんぱく質や脂質による血糖上昇はそれよりも遅れて現れるため、糖質の種類と量だけでなく、他の栄養素や食べ方にも気をつけることが重要です。日々必要なエネルギーを産み出す栄養素(糖質、たんぱく質、脂質)のバランスにも配慮しながら、より良い血糖トレンドを目指しましょう。(利根淳仁 医師) 確かに糖質を必要以上に摂ったり、砂糖やブドウ糖が多いと血糖値を上げやすくなりますが、穏やかな血糖変動を実現するためには、食品やメニューの組み合わせ・食べ方を工夫して小腸での糖の吸収をいかにゆっくりにするかが重要です。ポイントは、消化吸収を穏やかにする食物繊維をたっぷり、たんぱく質・脂質を適度に摂ること、ゆっくりよく噛んで食べること、繊維を増やした主食を毎食適量摂ることなどです。(國枝加誉 管理栄養士・2型糖尿病患者)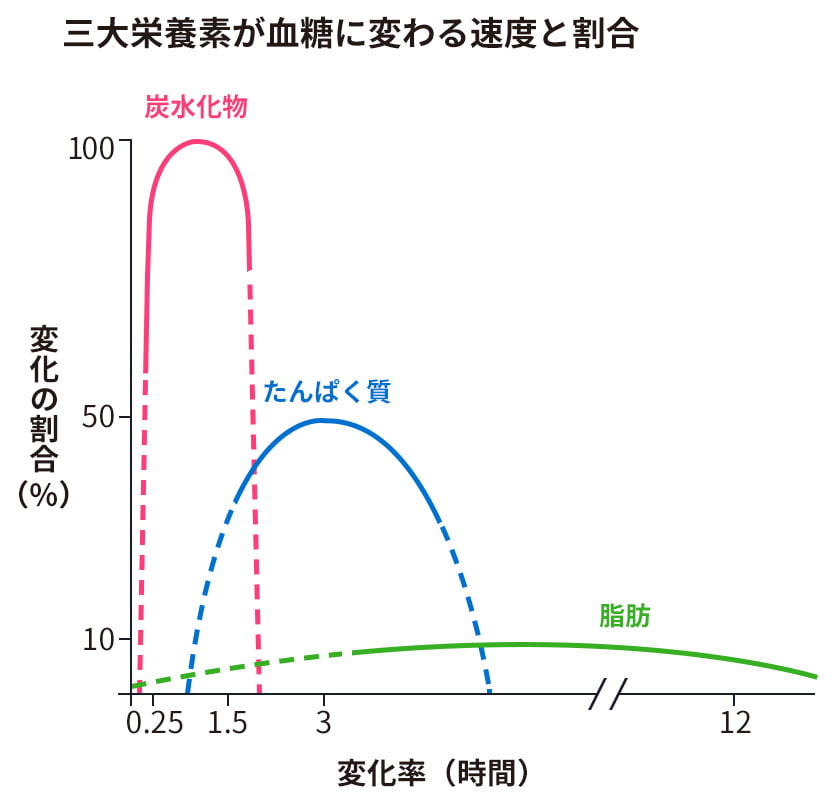
「糖尿病教室パーフェクトガイド」アメリカ糖尿病協会発行、池田義雄監訳ほか(医歯薬出版)より
 外食が多いのですが、血糖コントロールのために特に気をつけるといいことを教えてください。
外食が多いのですが、血糖コントロールのために特に気をつけるといいことを教えてください。
現代社会では外食や中食(スーパーやコンビニの惣菜など)を全くしないことは非現実的であり、むしろ上手に付き合う必要があります。特に血糖コントロールに関しては、「栄養成分表示」でカロリー表示を確認するだけでなく、糖質の量や質を意識することが大切です。血糖を急速に上げやすい単純糖質を多く含む食事の際には、血糖上昇を抑えてくれる食物繊維をうまく組み合わせる、よく噛んで時間をかけて食べるなどの工夫が効果的と考えられます。また、ゆっくりと血糖を上げる脂質やたんぱく質をたくさん取った場合は、食後長時間にわたり血糖上昇が持続するなど、食事が血糖トレンドに与える影響を考慮してバランスを取ることも大切です。(豊田雅夫 医師) 外食・中食は食材や調味料の量が把握しづらく、糖質の質と量が読めずに血糖変動の予測が難しい場合があります。多くの外食では米飯や麺の量が決まっているのでお店に質問したり、書籍やWebサイトでよく食べる外食メニューを調べたりすると安心できます。濃い味付けで早食いにならないよう、しっかり味とあっさり味を組み合わせることも大切です。(國枝加誉 管理栄養士・2型糖尿病患者)
 個々の食事に対して血糖トレンドをどのように活用するといいですか?
個々の食事に対して血糖トレンドをどのように活用するといいですか?
血糖トレンドを測定すると、何を食べると血糖がどう上がるのかを知ることができます。血糖の動き方は人によって違うので、自分のパターンを知っておくことが大切です。(利根淳仁 医師) 日頃から血糖トレンドを見ることに加えて、食前・食後の血糖値と食べたものの写真を記録するようにしています。同じ糖質量でも、脂質・たんぱく質・食物繊維の量が違うと、血糖の上がり方が違うことがデータでよくわかります。私の場合は、ラーメンは比較的血糖の上がり方が遅いとか、コース料理はゆっくり食べるので思ったほど血糖は上がらないなど、データを見て今後のコントロールに役立てています。(相田幸二 料理研究家・1型糖尿病患者)
 糖尿病患者は、糖質量を1日どのくらいにすればいいのでしょうか?
糖尿病患者は、糖質量を1日どのくらいにすればいいのでしょうか?
望ましい炭水化物の食べ方、糖質の量は人によって様々で、運動量が多い人だと糖質をとってもそこまで血糖変動がないということもあります。自分の生活の状況も含めて、医師や管理栄養士とよく相談してみてください。(國枝加誉 管理栄養士・2型糖尿病患者)
 糖質制限のために夕食時ごはんを食べないようにしていますが、かえって血糖を上げることになるのでしょうか?
糖質制限のために夕食時ごはんを食べないようにしていますが、かえって血糖を上げることになるのでしょうか?
糖尿病患者さんでは糖質摂取による血糖上昇が大きく、長時間高血糖の状態が続くと言われています。そのため、1回の食事で糖質量を摂りすぎないこと、特に糖類など血糖をぐいっと上げる糖質を一度にたくさん摂らないことがポイントになります。食後血糖を上げすぎない上手な糖質の摂り方としては、1日3回の食事でできるだけ同量に配分することがおすすめです。これを「基礎カーボカウント」と言い、全ての糖尿病患者さんや予備群の皆さんにとって有効です。また、糖質量を極端に減らす前に、食物繊維をたっぷり摂って血糖上昇を抑える工夫にトライしてみてください。(國枝加誉 管理栄養士・2型糖尿病患者) ※参考関連記事
食物繊維の摂り方 : https://kettotrend.com/useful/newsletter/vol1/
血糖トレンドと食事の関係 : https://kettotrend.com/meal/
 おやつや果物は食べない方がいいのでしょうか?
おやつや果物は食べない方がいいのでしょうか?
食べてはいけないということはありませんが、人によっては体調・検査データを踏まえて控えた方が良い場合もありますので、基本的には主治医・管理栄養士に相談してください。その上で、おやつ・果物を食べる場合の対策としては、食事と一緒(食後すぐ)に少量食べることがポイントです。食事と食事の間に食べてしまうと、せっかく下がってきた血糖がまた上がってしまいます。また、1回に食べていい量を把握しておくことも重要です。低糖質のおやつも増えてきていますが、脂質が多くカロリーが高い商品もあり、摂る量には注意が必要です。個人的には、食事を楽しむことは大切なことですので、どれくらいなら食べて良いかを把握した上で、おやつ・果物をぜひ味わって季節感などを感じていただきたいと思います。ただし最近では、果物は糖度の高いものが増えていますので注意してください。また、果物の種類によって含まれる糖の種類と量は異なり、血糖の上がり方も異なります。柿などのブドウ糖が多い果物は、特に血糖が上がりやすくなりますので、家族と分けて少量だけ食べるなどの工夫をするようにしてみましょう。(國枝加誉 管理栄養士・2型糖尿病患者)
血糖トレンドと運動について
 生活習慣の改善として運動をした方がいいと思うのですが、1日の中でいつ行うのがいいでしょうか?また、どのような運動がいいのでしょうか。
生活習慣の改善として運動をした方がいいと思うのですが、1日の中でいつ行うのがいいでしょうか?また、どのような運動がいいのでしょうか。
基本的には運動は1日の中でいつ行っても構いません。ただし、冬の早朝や真夏の日中など寒さや暑さが厳しい時間帯の運動は、心臓や体全体に負担がかかるため十分な注意が必要です。一方、食後1~2時間後に運動を行うと、食後の血糖値や中性脂肪の上昇を緩やかにすることが出来ます。また、インスリンやスルホニル尿素薬(SU薬)で治療中の患者さんは、運動中の低血糖に注意が必要です。低血糖が起こりにくい時間帯に運動を行いましょう。 運動には有酸素運動とレジスタンス運動(筋力トレーニング)があり、筋トレ→有酸素運動の順に行うと脂肪燃焼効果が高まります。(利根淳仁 医師) 私の場合は、食後はインスリン注射による血糖降下作用を高めてしまい低血糖になってしまう経験があったため、食前に運動するようにしていました。まずは、朝食前に10分から30分ほど散歩してみる、空いた時間に拭き掃除をするなどご自身の生活に取り入れやすいこと、そして、継続しやすいことから取り入れてはいかがでしょうか。どうしてもインスリン注射後の食後に運動したい場合は、治療薬や補食の調整など主治医に相談してみてください。(大村詠一 元エアロビック競技日本代表・1型糖尿病患者)
 運動を始めましたが、運動時の低血糖予防で、かえって高血糖になってしまいます。どうしたらいいでしょうか。
運動を始めましたが、運動時の低血糖予防で、かえって高血糖になってしまいます。どうしたらいいでしょうか。
有酸素運動や筋力トレーニングなどの運動はインスリンの効果作用を高めるため、血糖トレンドが下がっている時間帯に運動すると低血糖を起こしやすくなります。その予防(補食)にブドウ糖や軽食を摂り過ぎるとむしろ高血糖になることは十分にありえます。運動療法は食事療法とうまく組み合わせて、食後の血糖トレンド上昇の時間帯に合わせて運動することは有用な方法です。また、低血糖の対処ならブドウ糖が適切ですが、予防のための補食の場合は、持続性が期待できるイモ類などの複合糖質や、たんぱく質・脂質も含むようなサンドイッチやビスケットなどを1~2単位程度摂るのが良いでしょう。(豊田雅夫 医師)
新型コロナウイルス感染症と糖尿病について
 なぜ、糖尿病があると、新型コロナウイルス感染症が重症化しやすいのでしょうか?
なぜ、糖尿病があると、新型コロナウイルス感染症が重症化しやすいのでしょうか?
私たちの体を守る白血球は、血糖値が200mg/dLを超えるあたりから働きにくくなることが分かっています。白血球は、体の外からウイルスや菌が入った時にやっつけてくれる兵隊の役割をしていますので、それが働かなくなると抵抗力が低下してしまいます。ただし、血糖コントロールが良好であれば、重症化のリスクは低いと言えます。(西村理明 医師)
 血糖管理が安定していれば、重症化のリスクは低いと聞きましたが、安定しているという目安は何でしょうか?
血糖管理が安定していれば、重症化のリスクは低いと聞きましたが、安定しているという目安は何でしょうか?
安定した血糖コントロールの目安は、概ねHbA1cが7.0%を切るくらいで低血糖も高血糖もない状態、血糖値で70~180mg/dLの間を推移している状態とお考えください。特に自分で気が付きにくい、夜間寝ている間の低血糖には注意をしてください。(西村理明 医師)
 新型コロナウイルス感染症対策として、血糖管理を安定させるには具体的に何に気をつければいいでしょうか。
新型コロナウイルス感染症対策として、血糖管理を安定させるには具体的に何に気をつければいいでしょうか。
食事など生活習慣による血糖トレンドの変化を活用した食事・運動療法にトライしてみましょう。血糖トレンドが測定できない場合でも、血糖値が上がりやすい食事は一度にたくさん摂らないことなどを意識してみてください。医師や医療従事者にも相談しながら、一緒に自分に合ったコントロール法を見つけられると良いと思います。(國枝加誉 管理栄養士・2型糖尿病患者) 血糖管理はもちろん重要ですが、神経質になりすぎることにも注意してください。特にインスリンを打ち過ぎたりすると、かえって低血糖になったりして血糖変動が大きくなってしまいます。また、ストレスを感じると血糖値は上がりますので、あまり心配し過ぎないということも大切です。(西村理明 医師)
 1型・2型で重症化リスクに違いはありますか?
1型・2型で重症化リスクに違いはありますか?
今のところは正確なデータはありません。ただ、なぜ重症化するかというメカニズムの点から考えると、1型・2型にあまり差はなく、血糖コントロールの状態が重症化リスクに関係するのではないかと思います。その他の要素として年齢・肥満・喫煙なども関わってきますので、これらのリスク因子を持つ方は注意が必要です。いずれにしても、良好な血糖コントロールを保つことが重要です。(西村理明 医師)
 コロナに感染した場合、血糖コントロールはどのようになりますか。入院が必須になるのでしょうか?
コロナに感染した場合、血糖コントロールはどのようになりますか。入院が必須になるのでしょうか?
新型コロナウイルス感染症に限らず、糖尿病患者さんが感染症にかかった時は、アドレナリンなどのストレスホルモンが分泌されるため、一般的に血糖値は普段よりも上昇します。また、糖尿病患者さんでは新型コロナウイルス感染症が重症化しやすいことが報告されているため1)、当初の症状が軽微であっても肺炎へと進行する可能性を念頭におき、治療にあたるのが望ましいとされています2)。
入院が必須かどうかについては、個々のケースでの判断になります。(利根淳仁 医師) 1) Team CC-R., Morb. Mortal. Wkly. Resp. (2020)69:382-6. 2) 日本糖尿病学会ホームページ 新型コロナウイルス(COVID-19)への対応について(http://www.jds.or.jp/modules/important/index.php?content_id=137)
 糖尿病患者が新型コロナウイルス感染症のワクチンを打つことについて、副反応などの問題はありませんか?
糖尿病患者が新型コロナウイルス感染症のワクチンを打つことについて、副反応などの問題はありませんか?
現時点(2021年2月現在)では、糖尿病患者さんが新型コロナウイルスのワクチンを打つことで、副反応が増加する、予期せぬ問題が増加する等の報告はありません。(西村理明 医師)